EXTUBATION
Extubation = phase critique
- Redouter échec d’extubation
- Complications respiratoires après extubation ==> intubation
- Réintubation 1 heure après extubation (dans >50% des échecs)
- Surmortalité et surmorbidité
Critères conventionnels d’extubation
- Critères respiratoires :
- Respiration spontanée régulière sans tirage
- Volume courant > 5 - 8 ml / kg
- Ventilation minute < 10 l / min
- Fréquence respiratoire 12 à 25 c / min
- Pression inspiratoire négative < - 20 cm H²O
- Décurarisation complète ( T4 / T1 > 0.9)
- Oxymétrie et gaz du sang :
- SpO² > 95 % avec FiO²<50% et Pep < 5cm H²O
- PaO² > 60 mm Hg
- PaCO² < 50 mm Hg
- Niveau de conscience correct
- Réflexe de déglutition récupéré
- Critères cardio-vasculaires:
- PA et FC + 20% valeur initiale. Pas de vasopresseur ou inotrope
- Critères généraux :
- Température centrale > 36°
- Analgésie correcte
- Absence de complication chirurgicale
Complications de l ’extubation:
- Laryngospasme:
- obstruction de la glotte sous l ’action des muscles laryngés intrinsèques = réflexe protecteur.
- spasme laryngé à la suite de l ’irritation des cordes vocales par : saignement, sécrétions ou retrait de la sonde
- Oedème pharyngo-laryngé :
- palais mou, luette, langue ou cordes vocales.
- Paralysie ou dysfonction des cordes vocales :
- si bilatérale è obstruction totale des voies aériennes
- due à une atteinte des nerfs récurrents
- traumatisme chirurgical (thyroïde)
- compression par le ballonnet de la sonde
Facteurs prédictifs d ’une extubation à risque :
- Plusieurs tentatives pour intubation difficile
- Traumatismes liés à l’intubation
- Gros diamètre de sonde (Carlens) , surgonflage du ballonnet ou mauvaise position de la sonde
- Chirurgie longue ( > 4 heures) et Urgences
- Chirurgie cervico maxillo faciale
- Remplissage important
- Position déclive prolongée
- Radiothérapie et curages cervicaux
Test de fuite
Objectif: dépister l’œdème de la région glottique
- aspiration trachéobronchique et buccale
- dégonfler le ballonnet de la sonde
- boucher l’extrémité distale de la sonde
- demander au patient de respirer
Résultats:
- test très sensible :
- test peu spécifique : extubation possible avec test de fuite impossible
Stratégie d’extubation en deux temps: si fuite d’air autour de la sonde limitée ou impossible :
- laryngoscopie d ’évaluation
- utilisation d ’un guide échangeur

Les guides échangeurs
Principe :
- introduction dans la sonde d’intubation ballonnet gonflé d’un guide plastique semi rigide de longueur suffisante
Matériels disponibles :
- guides pleins permettant seulement une réintubation
- guides échangeurs creux (GEC Cook) permettant en plus l ’oxygénation à travers leur lumière.
- 2 types de raccord
- type mâle de 15 mm standard
- type luer lock.
Technique d ’utilisation :
- Test de butée : extrémité distale du guide au niveau de la carène ou d’une bronche distale " évite le retrait du guide lors de l’extubation
- Aspiration pharyngée, ballonnet de la sonde dégonflé puis ablation de la sonde
- Oxygénation par débit continu : 3 à 6 L/mn ou jet ventilation
- Surveillance
- profondeur d ’insertion du guide : distance de l ’extrémité distale du guide aux arcades dentaires = 19 cm pour les femmes et 21cm pour les hommes
- capno ==> vérification de la bonne position
- oxymétrie
- Amélioration de la tolérance
lidocaïne IV 1mg/Kg
lidocaïne visqueuse sur l ’extrémité du guide
- Peut être laissé en place plusieurs heures.
- Complications : pneumothorax
Stratégie d ’extubation à risque
- Patient réveillé
- Aspiration anticipée buccale et endo bronchique
- Contrôle et suppression des effets résiduels de la curarisation
- Laryngoscopie directe ou fibroscopie d’évaluation
- Oxygénation à FiO² = 100% pendant 3 minutes
- Ventilation spontanée adéquate
- Décubitus dorsal ou proclive
- Dégonflage lent du ballonnet avec une seringue
- Test de fuite
- Considérer la mise en place d’un G E C et/ou opérateur chirurgical
- Extuber en fin d’inspiration
En cas d ’échec d’extubation :
Un guide échangeur creux est en place :
- Oxygénation continue ou par jet ventilation
- risque de baro traumatisme:
- pression d ’insufflation entre 0,1 et 3 bars
- temps expiratoire 1 à 2 fois supérieur au temps inspiratoire
- maintenir la liberté de la filière pharyngo-laryngée par une canule oro ou naso-pharyngée ou une luxation mandibulaire
- test de fuite sur le guide échangeur
- obstruction autour du guide : contre indication de la Jet ventilation
- Réintubation sur le guide
- taux de succès = 90%
- facilité par laryngoscopie directe
En l ’absence de guide échangeur creux :
Ventilation au masque souvent difficile et inefficace
- Tentative de laryngoscopie pour connaître le type de complication : laryngospasme, œdème laryngé
- Ponction transtrachéale et jet manuelle
- Réintubation quand oxygénation assurée, exemple fibroscopie
- ML peu indiqué en raison des causes d ’obstruction des voies aériennes
- Trachéotomie
Echec d’extubation chez l’enfant
Moyens médicamenteux :
- Adrénaline nébulisée efficace
- aérosols d’adrénaline : 1mg dans 5 ml de SSI < 5 kg
2mg > 5 kg
- Corticothérapie plus discutée
- méthylprednisolone : 1mg/Kg
- dexaméthasone : 0,2 mg/kg
Algorithme d’extubation à haut risque, GEC en place ( SFAR 2006)
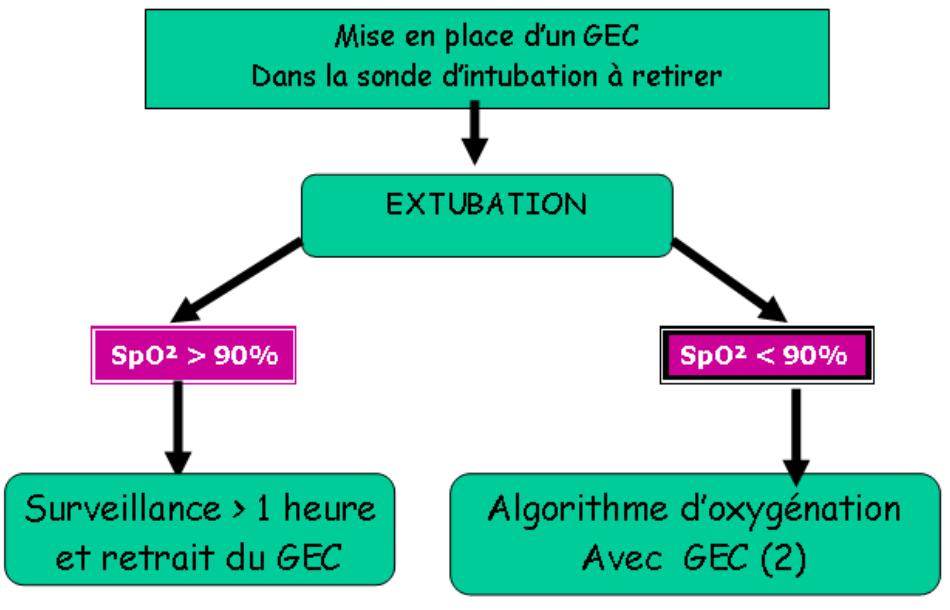
Extubation présumée à haut risque, Oxygénation avec GEC en place ( SFAR 2006)
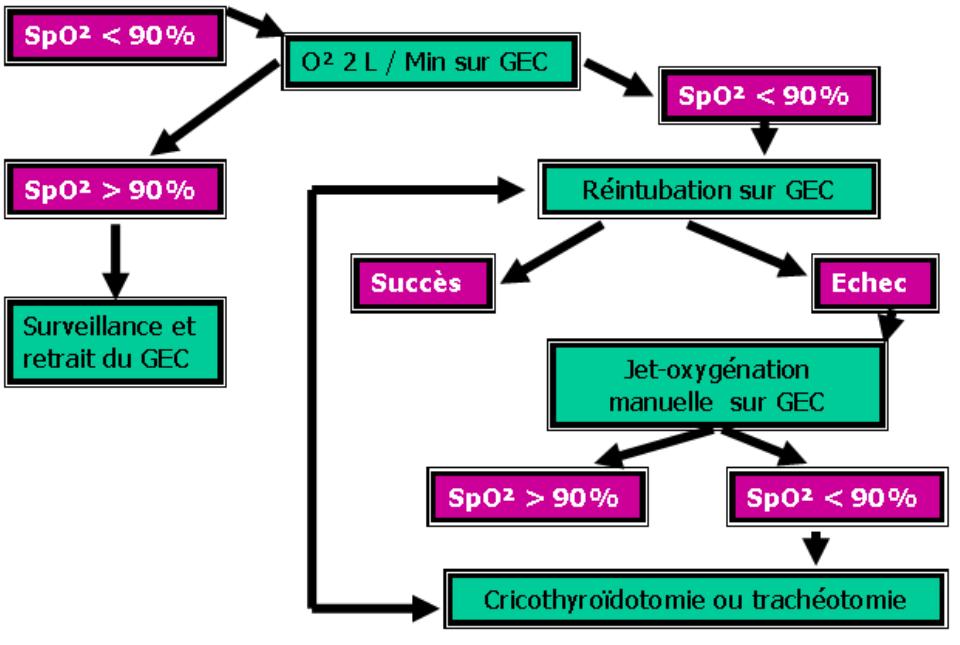
Conclusion
- Echec d’extubation non prévu = situation à risque maximum
- Complication hémodynamiques et respiratoires graves
- Mise en jeu du pronostic vital
- Application des algorithmes de maintien des voies aériennes pour intubation difficile
- Priorité absolue = maintien de l’oxygénation
ponction trachéale ou trachéotomie si échec de ventilation au masque, d’intubation ou de mise en place d’un ML
- 0,09% en Anesthésie et 6 à 25% en Réanimation
- Evaluation des situations à risque d’extubation difficile ++++++



